糖尿病と高血圧
2022年09月17日
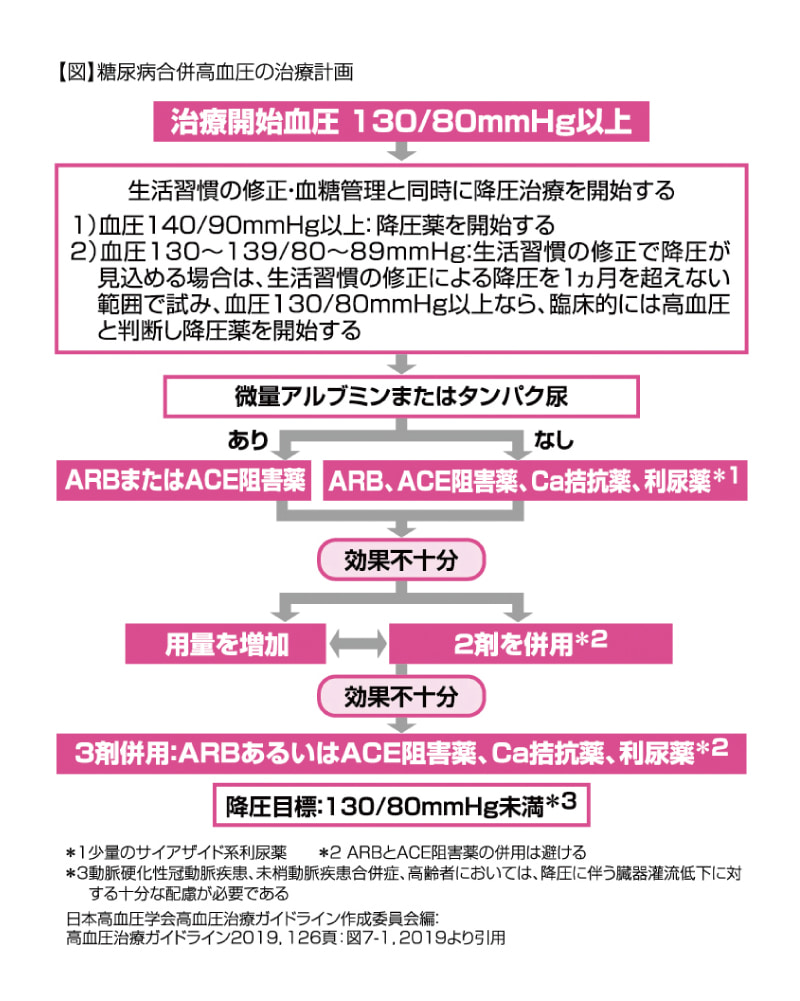
糖尿病患者さんの血圧は、診察室血圧で130/80mmHg未満と、厳格にコントロールする必要があります。なぜなら、糖尿病患者さんは、脳心血管疾患や慢性腎臓病などの血管合併症のリスクが高く、これに高血圧が合併すると、さらにリスクの上昇を招くからです。減塩療法を中心とした食事療法でも降圧が不十分な場合は、即座に薬物治療を開始しなければなりません。
高血圧学会のガイドラインによれば、糖尿病患者さんに対しては、RA系抑制薬(アンジオテンシン変換酵素(ACE)阻害薬あるいはアンジオテンシンⅡ受容体遮断薬(ARB))、Ca拮抗薬、サイアザイド系利尿薬、この3剤を優先的に使用するように書かれています。ARBとCa拮抗薬の配合剤、ARBとサイアザイド系利尿薬の配合剤が多く市販されているのも、ガイドラインの影響と思われます。
しかし、この1-2年になって、新たな選択肢が出てきました。選択的ミネラルコルチコイド受容体ブロッカー(MRB)やアンジオテンシン受容体/ネプリライシンのデュアル阻害薬(ARNI)といった新しいクラスの降圧薬です。これらの薬剤の特徴は、降圧作用に加え、心不全の発症リスクや、再発、さらには、心血管系予後の改善のみならず、腎機能の低下した患者さんに対する腎保護作用が証明されていることです。ただ単に血圧を下げるのみならず、糖尿病患者さんの生命予後を著しく下げる心不全、腎不全に対していい影響がある薬剤ですので、まだ、ガイドラインに記載されていませんが、今後、ガイドラインの改訂に伴い、これらの薬剤がガイドラインに顔を出すのも時間の問題であると思っています。いずれにせよ、降圧剤の選択肢が増えたことは、降圧目標を達成という点において、非常に有意義であると感じています。